文章转自:广东药妆 齐院长|原文链接
循证护肤科普 · 皮肤屏障修护专题
激素脸全科普:从激素依赖性皮炎到屏障修护,一篇讲清成因、表现、危害与科学应对
Topical Corticosteroid–Related Facial Dermatitis|成因、机制、分型、修复与避坑指南
“激素脸”三个字,在护肤圈里常常被说得很吓人。有人一泛红就怀疑自己是激素脸,有人一听到“激素”就觉得所有外用药都不能碰,也有人长期使用来路不明的“快速退红、祛痘、美白、抗敏”产品,等到停用后红、热、痒、刺痛、爆痘反复,才意识到问题可能并不简单。
这篇文章尽量用严谨但好懂的方式,把“激素脸”讲清楚:它到底是什么?和玫瑰痤疮、敏感肌、过敏有什么区别?为什么短期看似有效,长期却可能让皮肤越来越脆弱?出现疑似激素脸后应该怎么处理?哪些护理能做,哪些宣传不能信?
先说结论:“激素脸”不是一个可以靠自拍就确诊的单一疾病名称,它更像是一个通俗说法,背后可能涉及外用糖皮质激素不当使用导致的面部皮炎、类玫瑰痤疮样改变、口周皮炎、激素依赖性皮炎或外用激素戒断反应。真正科学的处理,不是恐慌,也不是猛修复,而是先分清来源、分清类型、减少继续刺激,再在医生指导下进行分阶段管理。
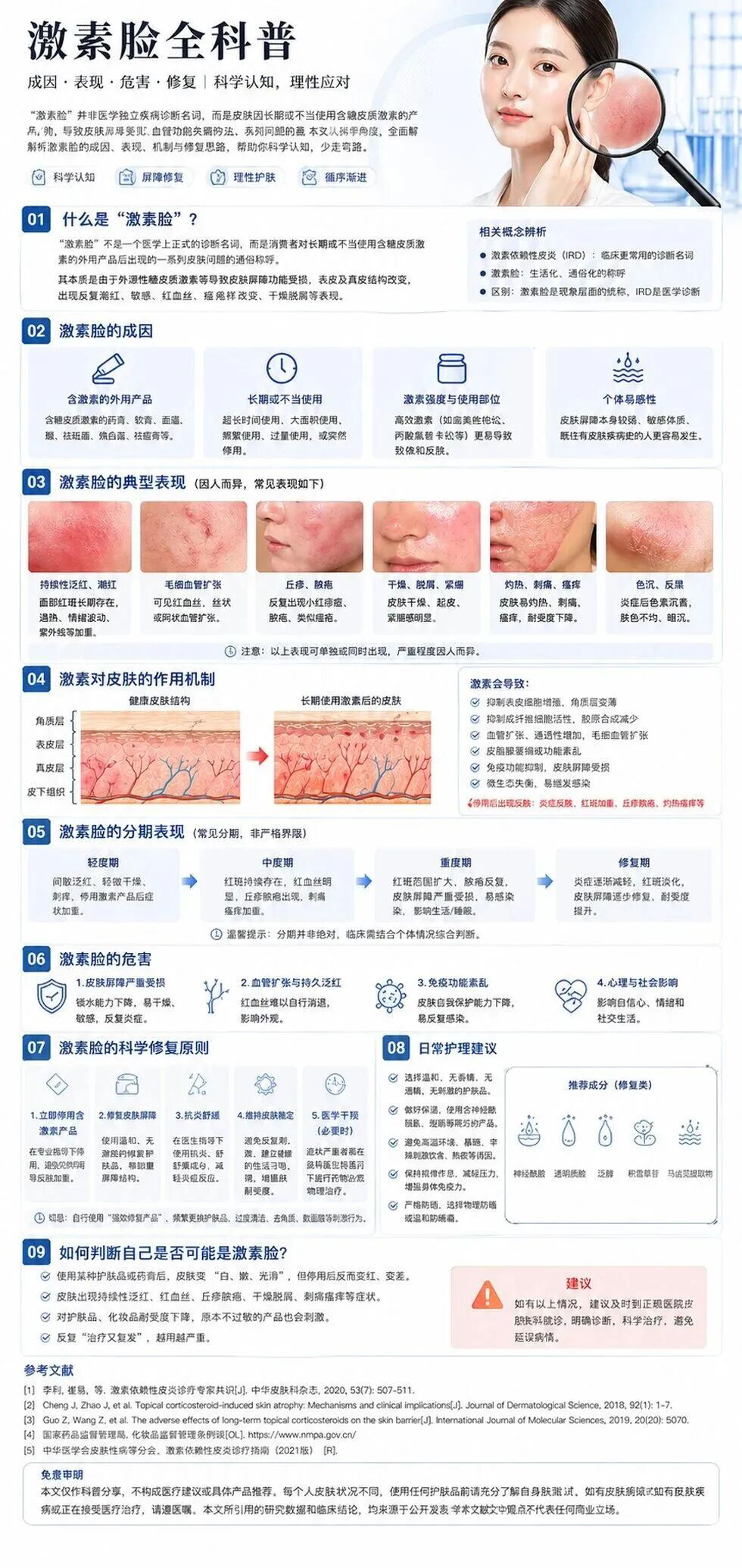
图 1|激素脸全科普:成因、表现、危害与修复路径总览
01|先把概念讲清楚:什么是“激素脸”?
“激素脸”是民间和护肤行业里常用的说法,但在严格医学语境中,并不是一个统一、标准化、边界非常清楚的诊断名称。临床上更常讨论的概念包括:外用糖皮质激素诱导的玫瑰痤疮样皮炎、口周皮炎、激素依赖性皮炎、外用激素戒断反应、外用激素相关皮肤萎缩等。
这里的“激素”,通常指糖皮质激素类外用药物,例如一些用于湿疹、皮炎、银屑病、过敏性皮肤病的外用药膏。糖皮质激素本身并不是“坏东西”。在医生指导下,它是皮肤科非常重要、有效的抗炎药物。真正的问题是:不该用的时候用、用得太强、用得太久、用在不合适的部位,或者护肤品中被违规添加却没有被消费者知情。
很多“激素脸”患者最典型的经历是:刚开始使用某个药膏或产品时,红、痒、痘、敏感似乎很快压下去了,皮肤看起来白净、细腻、稳定;但用久之后,皮肤开始变薄、泛红、刺痛、红血丝明显,停用后反而更红、更痒、更爆发,于是不得不继续使用,形成恶性循环。
需要强调的是:不是所有泛红敏感都叫激素脸。玫瑰痤疮、痤疮、脂溢性皮炎、过敏性接触性皮炎、刺激性皮炎、真菌感染、光敏性皮炎,甚至某些免疫相关皮肤病,都可能表现为面部红、痒、灼热和皮疹。没有明确用药史、产品史和医生评估,不能简单贴标签。

图 2|先分清概念:激素脸不是所有泛红敏感的统称
02|重要前提:外用激素药不是洪水猛兽
在科普“激素脸”之前,必须先纠正一个误区:正规外用糖皮质激素药物并不是不能用。对于湿疹、特应性皮炎、接触性皮炎、银屑病等炎症性皮肤病,在医生判断下,短期、合适强度、合适部位使用外用激素,可以快速控制炎症,减少抓挠和皮肤进一步损伤。
英国皮肤科医师协会等患者资料也强调,外用激素在专业指导下使用时,副作用风险会明显降低;美国皮肤病学会关于外用皮质类固醇治疗湿疹的资料也提示,真正需要警惕的是高强度、面颈部、长期使用所带来的皮肤变薄、血管显露、皮肤脆弱等问题。
所以,科学态度不是“见激素就怕”,而是要做到三点:
- 第一,知道自己用的是不是药物、是不是含糖皮质激素;
- 第二,知道它应该用在什么病、什么部位、用多久、怎么停;
- 第三,不把激素药膏当成万能护肤霜,也不使用来源不明、宣称“快速抗敏退红”的三无产品。
真正容易出问题的,往往不是在医生指导下短期规范使用,而是长期自行滥用,或者使用被违规添加激素的化妆品却完全不知情。
03|激素脸的常见成因:为什么会出现这种问题?
激素脸的形成通常不是单一原因,而是“药物/产品来源 + 使用方式 + 面部部位特点 + 个体体质”共同作用的结果。

图 3|激素脸常见来源:违规添加、自行滥用、强效长期、原发病未诊断
1. 使用了含激素或疑似违规添加激素的外用产品
一些产品打着“草本、植物、祖传、特效、婴幼儿可用、快速修复、三天退红、快速祛痘”的旗号,短期效果非常明显,但停用后容易反跳。原因可能是其中存在不该添加的强效抗炎成分,包括糖皮质激素类药物。
在我国监管体系中,糖皮质激素类药物属于化妆品禁用物质。国家药监局相关资料明确提示,糖皮质激素有抗炎作用,但长期使用含糖皮质激素类的化妆品可能导致面部皮肤问题;《化妆品禁用原料目录》也将糖皮质激素类(皮质类固醇)列入禁用范围。也就是说,护肤品不是药品,不能通过违规添加药物来制造“快速有效”的假象。
2. 自行购买药膏长期涂脸
有些人长痘、过敏、脸红、脱皮后,会自己购买“皮炎平类”“复方类”“消炎止痒类”药膏,只要一涂就舒服,于是反复使用。问题在于,面部皮肤相对薄,皮脂腺和血管反应丰富,长期使用中强效激素,更容易出现皮肤萎缩、毛细血管扩张、口周皮炎、类玫瑰痤疮样皮炎等问题。
3. 把激素当“修护霜”或“急救面霜”
激素短期抗炎很强,能快速压住红、痒、肿,这会给人一种“特别修护”的错觉。但它不等于真正修复屏障,也不等于让皮肤恢复健康。长期反复用激素掩盖炎症,就像一直用开关压住警报,却没有真正处理火源。
4. 原本疾病没有诊断清楚
玫瑰痤疮、脂溢性皮炎、痤疮、真菌感染、接触性皮炎等,都可能被误当成“过敏”而长期涂激素。激素能暂时压下炎症,但也可能掩盖感染、改变皮肤表现,让病情变得更复杂。例如被激素掩盖的真菌感染,可能出现所谓“体癣不典型化”或“激素掩盖性真菌感染”。
5. 面部本身是高风险部位
面部角质层相对薄,血管反应明显,屏障受刺激后更容易出现刺痛、潮红和灼热。眼周、口周、鼻翼、面颊等区域尤其敏感。相比身体躯干,面部更不适合长期连续使用强效激素。
04|激素为什么短期“有效”,长期却可能伤皮肤?
理解激素脸,关键是理解外用糖皮质激素对皮肤的双面性:它能强力抗炎,但如果使用场景不对、强度不对、时间过长,就可能干扰正常皮肤结构和免疫防御。

图 4|长期不当用激素可能影响血管、屏障、免疫与微生态
1. 短期收缩血管,红肿看起来被“压下去”
外用糖皮质激素具有抗炎和血管收缩作用。短期使用后,红斑、肿胀、瘙痒可能明显下降,所以很多人会觉得“这个产品太有效了”。但这种“有效”主要是炎症被压制,并不代表病因被解决,也不代表屏障已经修好。
2. 长期可能导致皮肤萎缩和屏障变薄
长期不当使用外用激素,尤其是中强效激素用于面部,可能导致表皮变薄、真皮胶原和弹性纤维受影响、皮肤脆弱、容易出现细纹样改变、毛细血管显露和瘀斑。美国皮肤病学会患者资料也提醒,面颈部使用高强度外用激素时,皮肤变薄风险更值得关注。
3. 局部免疫被抑制,感染和微生态问题可能加重
糖皮质激素通过免疫抑制和抗炎发挥作用。短期看,这能缓解炎症;长期看,如果使用不当,局部免疫防御下降,细菌、真菌、蠕形螨相关问题可能更容易发生或被掩盖。皮肤可能出现毛囊炎样丘疹、脓疱、口周皮炎样小疹子,甚至原本感染被激素“压成不典型”。
4. 停用后反跳:皮肤不再被压制,炎症重新爆发
部分长期不当使用者停用后,会出现明显红、热、痒、灼痛、脱屑、丘疹、脓疱,甚至渗出。这类表现常被称为外用激素戒断反应或红皮综合征相关表现。英国 MHRA 关于外用皮质类固醇戒断反应的资料提到,停用后可出现红斑、烧灼或刺痛、剧烈瘙痒、脱皮或渗出等表现。
不过也要严谨:外用激素戒断综合征仍有许多未完全厘清的问题,不同研究对定义、风险因素、诊断边界的认识并不完全一致。因此,不能把所有停药后的不适都归为“戒断”,也不能自行硬扛严重反应。
05|激素脸有哪些典型表现?
激素相关面部皮炎的表现差异很大。有人以红血丝和潮红为主,有人以丘疹脓疱为主,有人以干燥刺痛为主,也有人是停用后反复反跳。

图 5|激素脸常见表现:泛红、刺痛、丘疹、脱屑、血管扩张、反跳
1. 持续泛红、潮红、灼热
面部常出现持续红斑,尤其是面颊、鼻周、口周、眼周。遇热、运动、情绪波动、日晒、吃辣、饮酒后,红和热感更明显。很多人描述为“脸像火烧”“一热就炸红”。
2. 皮肤变薄、红血丝明显
长期不当用激素后,皮肤可能变薄,毛细血管更明显,脸颊出现细小血丝或红斑背景。此时皮肤对温度、摩擦、护肤品、风吹日晒都更敏感。
3. 丘疹、脓疱、痘痘样爆发
部分人会出现类似痤疮或玫瑰痤疮的丘疹脓疱,口周、鼻周、下巴、面颊都有可能。它不一定是真正意义上的普通痤疮,可能涉及激素诱导的皮炎、口周皮炎、毛囊炎或蠕形螨相关炎症。
4. 干燥、紧绷、脱屑、刺痛
屏障受损后,皮肤锁水能力下降。即使不用任何功效产品,也会觉得干、痒、紧、烫。普通水乳一上脸就刺痛,有时不是产品多“猛”,而是皮肤屏障处于高度不稳定状态。
5. 停用后反跳
这是很多人最痛苦的地方:一用含激素产品就缓解,一停就红、痒、爆、烫;越不敢停,越长期依赖。这个循环一旦形成,就需要更谨慎地处理,不能再靠反复涂激素压下去。
06|激素脸和敏感肌、玫瑰痤疮、过敏有什么区别?
在真实生活中,很多人把所有脸红、刺痛、敏感都叫“激素脸”,这是不准确的。下面几个概念需要区分。
1. 敏感肌
敏感肌是一种皮肤高反应状态,常表现为刺痛、灼热、紧绷、瘙痒,外观可能没有明显皮疹。敏感肌可能由屏障受损、神经血管反应增强、环境刺激、过度护肤等导致。敏感肌不等于激素脸,但激素脸常常伴随敏感和屏障受损。
2. 玫瑰痤疮
玫瑰痤疮常有面中部潮红、红斑、丘疹脓疱、毛细血管扩张等表现,热、辣、酒精、情绪、日晒可能诱发加重。激素不当使用可以诱发或加重玫瑰痤疮样皮炎,但玫瑰痤疮本身并不一定由激素引起。
3. 过敏性接触性皮炎
过敏性接触性皮炎与特定过敏原接触有关,可能出现红斑、丘疹、水疱、瘙痒、渗出。护肤品、香精、防腐剂、染发剂、金属、药膏基质都可能是诱因。它也可能被误认为“激素脸”。
4. 口周皮炎
口周皮炎可表现为口周、鼻周、眼周细小丘疹、红斑、脱屑,外用激素可能诱发或加重。DermNet 对口周皮炎的资料也提示,外用激素可掩盖原发皮疹,并导致激素诱导的皮肤副作用。
5. 真菌感染或螨虫相关问题
外用激素可能掩盖真菌感染,让皮疹表现不典型;也可能让某些微生态问题更复杂。因此,如果出现丘疹脓疱、红斑脱屑、反复不愈,不建议只靠“修护护肤品”拖延,应由医生判断是否需要检查和抗感染治疗。
07|激素脸可能带来哪些危害?
激素脸的危害不只是“脸红难看”。它可能涉及皮肤结构、屏障、血管、免疫、感染和心理状态等多个层面。
1. 皮肤屏障长期不稳定
皮肤变薄、干燥、刺痛、灼热、脱屑,说明角质层防护能力下降。屏障不稳会让皮肤对环境和护肤品更不耐受,进一步形成反复刺激。
2. 毛细血管扩张和持久泛红
长期不当用激素后,血管反应可能变得更明显,红血丝、潮红、持续红斑加重。部分血管改变一旦形成,单靠护肤品很难完全逆转。
3. 丘疹脓疱反复,容易被误当普通痘痘
如果把激素诱导的丘疹脓疱当普通痤疮处理,频繁刷酸、去角质、使用刺激性祛痘产品,可能让屏障更糟。很多“越祛痘越烂脸”的情况,本质是诊断方向错了。
4. 感染和原发病被掩盖
长期激素压制炎症,可能让真菌、细菌、蠕形螨等相关问题变得不典型。看似“好了”,其实病因没有解决,停用后更复杂。
5. 心理压力和社交影响
脸部反复红、痒、爆、烫,会严重影响自信、睡眠、工作和社交。很多人因此陷入焦虑,频繁换产品、频繁看偏方,结果皮肤更不稳定。医学管理中,情绪和行为管理同样重要。
08|如何判断自己是否可能是激素脸?
以下线索可以帮助初步判断,但不能替代医生诊断。
- 曾经长期或反复在脸上使用含糖皮质激素的药膏;
- 使用某些“特效祛痘、退红、抗敏、美白、修复”产品后,短期明显变好,停用后明显反跳;
- 面部出现持续泛红、灼热、刺痛、干燥脱屑、丘疹脓疱或毛细血管扩张;
- 皮肤越来越不耐受,普通保湿产品也刺痛;
- 反复被当作过敏、痘痘、敏感肌处理,但越处理越反复;
- 已经出现“一停就爆,一用就压下去”的依赖感。
如果符合多条,尤其有明确激素药膏或可疑产品使用史,建议尽早到正规皮肤科就诊。医生可能会根据病史、皮损形态、部位、用药史、产品史,以及必要时的真菌检查、蠕形螨检查、过敏原评估等进行判断。
09|激素脸如何科学修复?先记住五个原则
激素脸修复最怕两种极端:一种是继续靠激素硬压,一种是突然什么都不用、任由严重炎症失控。更科学的做法是:在医生指导下分阶段处理。
图 7|激素脸科学修复原则:先止损,再控炎,再修护,再稳态
原则一:先停止可疑来源,但不要自行乱停正规处方
如果是来路不明、疑似违规添加的护肤品,应停止使用,并保留产品信息以便后续判断。如果是医生开的外用激素药,不建议自己突然停药或反复乱用,应回到医生处说明情况,让医生判断是否需要减量、换药、过渡治疗或处理原发病。
原则二:不要在反跳期猛刷酸、猛美白、猛抗老
激素脸反复期,皮肤屏障通常非常脆弱。此时高浓度酸类、维A类、高浓度美白、磨砂清洁、清洁面膜、酒精刺激、香精刺激,都可能让皮肤更红、更痛、更不稳定。修复期最重要的是减少输入,而不是增加更多功效。
原则三:控制炎症和感染,需要医生判断
如果有明显丘疹脓疱、渗出、脓包、眼周受累、疼痛,可能需要医学处理。医生可能根据情况选择外用或口服抗炎药、抗生素、抗螨治疗、抗真菌治疗、钙调神经磷酸酶抑制剂、壬二酸、甲硝唑等,但这些都需要结合具体诊断,不适合自行照搬。
原则四:屏障修护要简单、稳定、低刺激
修护不是堆很多产品,而是选择配方简单、耐受度高、能帮助减少水分流失和补充脂质的产品。神经酰胺、胆固醇、脂肪酸、甘油、透明质酸、泛醇、角鲨烷、燕麦提取物等方向在修护屏障中常见,但具体仍要看配方整体和个人耐受。
原则五:接受恢复有波动,不要频繁换方案
激素相关面部问题往往不是几天恢复。反跳、潮红、刺痛、丘疹可能反复波动。很多人一波动就换产品、换医生、换偏方,反而让皮肤更难稳定。合理的修复路径,需要阶段性复诊和耐心观察。
10|日常护理应该怎么做?
日常护理目标不是“立刻变白变嫩”,而是降低刺激、减少波动、帮助屏障恢复。下面是较通用的低刺激护理框架。

图 8|激素脸日常护理模板:清洁、保湿、防晒、环境、饮食、就医信号
1. 清洁:温和、不紧绷、不反复搓
早上可根据出油情况选择清水或温和洁面;晚上如果使用了防晒或彩妆,再进行必要清洁。洁面后不应追求“非常干净的涩感”,也不建议用洗脸巾反复摩擦、刷脸仪、磨砂膏或强清洁产品。
2. 保湿:少而稳,先选能耐受的
保湿产品不一定越贵越好,也不一定成分越多越好。敏感反复期,建议选低刺激、无明显香精酒精、体系简单的修护乳霜。第一次使用新产品,先小面积试用,观察 24—48 小时是否刺痛、红肿或明显加重。
3. 防晒:优先硬防晒,逐步建立耐受
激素脸反复期,紫外线和热刺激都可能加重红斑和色沉。建议优先做硬防晒:帽子、遮阳伞、口罩、墨镜、减少正午暴晒。如果防晒霜上脸刺痛,可以先尝试更温和的物理防晒产品,或在医生建议下逐步建立耐受。
4. 暂停高刺激功效
在红、热、痒、脱屑明显时,不建议叠加刷酸、磨砂、清洁面膜、高浓度维C、高浓度烟酰胺、高浓度维A、强效祛痘产品。等皮肤稳定后,再在医生或专业人士建议下循序渐进。
5. 避免热刺激和情绪诱发
蒸脸、桑拿、热瑜伽、长时间热水洗脸、辛辣酒精、剧烈温差、熬夜焦虑,都可能加重潮红和灼热。对容易潮红的人,生活方式管理本身就是修复的一部分。
11|修复期常见误区:这些坑一定要避开
误区一:只要是激素,就一定不能用
错误。正规外用激素是皮肤科重要药物,关键在于适应证、强度、部位、时间和医生指导。真正需要警惕的是滥用和违规添加。
误区二:激素脸可以靠护肤品彻底治好
不严谨。护肤品可以辅助保湿、修护屏障、降低刺激,但如果存在明显炎症、感染、玫瑰痤疮样皮炎、口周皮炎或戒断反应,往往需要医学评估和治疗。
误区三:越刺痛越说明在修复
错误。刺痛、灼热、爆皮持续出现,更多提示屏障不耐受或刺激过强。修复期不是硬扛刺激,而是减少刺激。
误区四:停用后越严重,越要马上重新用激素压住
不建议自行这样做。严重反跳需要医生判断,有时需要过渡方案和药物管理。反复自行涂激素,可能让依赖循环更深。
误区五:所有红血丝都能靠涂抹产品消失
不现实。毛细血管扩张和持久红斑不一定能靠护肤品完全逆转。部分情况可能需要医生评估是否适合光电治疗,但前提是炎症和屏障状态相对稳定。
12|什么情况必须尽快看皮肤科?
- 面部红肿热痛明显,伴渗出、结痂、脓疱或感染迹象;
- 眼周受累,出现眼部刺痛、干涩、红肿或视物不适;
- 停用后反跳严重,影响睡眠和日常生活;
- 使用普通护肤品也明显刺痛、灼烧,皮肤持续脱屑破损;
- 怀疑使用了违规添加激素的产品;
- 本身有玫瑰痤疮、特应性皮炎、脂溢性皮炎等病史;
- 孕期、哺乳期、儿童、老人,或正在使用其他系统药物。
就医时,建议带上过去使用过的药膏、护肤品照片或包装,说明使用时间、频率、部位、停用反应,以及曾经尝试过的治疗。这些信息对医生判断非常重要。
13|法规与产品选择:为什么要警惕“快速见效”宣传?
化妆品的定位不是治疗疾病,也不能非法添加药物来制造效果。国家药监局相关资料明确指出,糖皮质激素类药物为化妆品禁用物质;《化妆品禁用原料目录》中也包含糖皮质激素类等激素类物质。消费者在购买“祛痘、抗敏、退红、美白、修复”类产品时,尤其要警惕过度承诺。
以下宣传值得警惕:
- 三天退红、七天根治敏感;
- 皮炎、湿疹、痘痘、过敏、斑、红血丝都能用;
- 婴幼儿、孕妇、敏感肌都保证安全;
- 不用药,效果却比药更快;
- 停用后反跳,被解释成“排毒期”;
- 没有完整标签、备案信息、生产信息或渠道不正规。
专业内容和产品宣传应当有边界。可以讲屏障修护、舒缓护理、减少刺激、辅助改善皮肤状态,但不能把普通护肤品写成替代药物治疗,更不能承诺“彻底治好激素脸”。
14|写在最后:激素脸修复,不是“猛药对抗”,而是重新建立皮肤秩序
激素脸之所以难,不只是因为皮肤红、痒、烫,而是因为它常常夹杂着三个问题:一是过去使用史不清楚,二是原发病可能没有诊断清楚,三是皮肤屏障和血管反应已经变得很不稳定。
所以,真正科学的修复路径不是盲目追求“最快退红”,而是:
- 先确认是否真的与激素相关;
- 停止可疑来源,避免继续刺激;
- 由医生判断是否存在玫瑰痤疮、口周皮炎、感染或其他皮肤病;
- 用低刺激护理帮助屏障稳定;
- 必要时配合规范医学治疗;
- 长期随访,不被反复波动带乱节奏。
皮肤修复不是一次性“清零”,更像是把被打乱的屏障、炎症、血管和微生态状态慢慢拉回稳定。越是激素脸,越需要冷静、科学和耐心。
少刺激、稳屏障、控炎症、找医生、慢慢来。真正的修复,不是让皮肤一天变完美,而是让皮肤重新拥有稳定和耐受。
参考文献 / 资料来源
- Bhat YJ, et al. Steroid-induced rosacea: a clinical study of 200 patients. Indian Journal of Dermatology. 2011.
- DermNet NZ. Steroid rosacea; Topical corticosteroid; Topical corticosteroid withdrawal; Periorificial dermatitis.
- American Academy of Dermatology. Eczema treatment: Corticosteroids applied to the skin. AAD patient information.
- British Association of Dermatologists. Topical corticosteroids patient information leaflet.
- Stacey SK, McEleney M. Topical Corticosteroids: Choice and Application. American Family Physician. 2021.
- Coondoo A, et al. Side-effects of topical steroids: A long overdue revisit. Indian Dermatology Online Journal. 2014.
- Orr N, et al. Reviewing the Evidence Base for Topical Steroid Withdrawal Syndrome. 2024.
- Mohta A, et al. Topical Steroid Withdrawal (Red Skin Syndrome). StatPearls, NCBI Bookshelf. 2024.
- MHRA / GOV.UK. Topical corticosteroids and withdrawal reactions. 2021.
- 国家药品监督管理局:《化妆品禁用原料目录》及化妆品抽检、禁用原料相关公开资料。
- 国家药品监督管理局:关于糖皮质激素类药物为化妆品禁用物质的科普及抽检资料。
发稿/咨询/合作联系:13710470565(微信)
相关文章







有限公司.png)


新材料科技有限公司.png)